AstraZeneca est le partenaire exclusif de Dialogue au Québec.


Panacée conseil inc.

Dossier patient
| Identification | M. Lopez, 60 ans |
| Allergies | Aucune connue |
| Maladies | Diabète de type 2, HTA, hyperlipidémie, insuffisance cardiaque avec fraction d'éjection réduite (ICFER) |
| Notes au dossier |
|
| Sommaire pharmacologique | ||||
| Glucophage® 500 mg (metformine) | 1 co BID | |||
| Monocor® 5 mg (bisoprolol) | ½ co (2,5 mg) DIE | |||
| Zestril® 20 mg (lisinopril) | 1 ½ co (30 mg) DIE | |||
| Lasix® 40 mg (furosémide) | 1 co DIE (augmenter à 1 co BID, matin et fin après-midi, si rétention d'eau) | |||
| Crestor® 10 mg (rosuvastatine) | 1 co DIE | |||
| ASA 80 mg | 1 co DIE | |||
| Nexium® 40 mg (ésoméprazole) | 1 co DIE | |||
| Mise en situation | ||||
| Monsieur Lopez se présente à la pharmacie pour renouveler ses médicaments.
Il vous raconte qu'il est encore surpris d'avoir appris qu'il avait déjà fait un infarctus sans le savoir.
Son médecin de famille lui a dit que tous ses examens avaient montré qu'il n'avait pas de blocage, ce qui le rassure un peu.
«Je vais un peu mieux, mais jai encore les jambes molles et je me fatigue vite.»
|
Étape 1

Module : Maladies cardiovasculaires II > Cas : Insuffisance cardiaque
Dossier patient
| Identification | M. Lopez, 60 ans |
| Allergies | Aucune connue |
| Maladies | Diabète de type 2, HTA, hyperlipidémie, insuffisance cardiaque avec fraction d'éjection réduite (ICFER) |
| Notes au dossier |
|
| Sommaire pharmacologique | ||||
| Glucophage® 500 mg (metformine) | 1 co BID | |||
| Monocor® 5 mg (bisoprolol) | ½ co (2,5 mg) DIE | |||
| Zestril® 20 mg (lisinopril) | 1 ½ co (30 mg) DIE | |||
| Lasix® 40 mg (furosémide) | 1 co DIE (augmenter à 1 co BID, matin et fin après-midi, si rétention d'eau) | |||
| Crestor® 10 mg (rosuvastatine) | 1 co DIE | |||
| ASA 80 mg | 1 co DIE | |||
| Nexium® 40 mg (ésoméprazole) | 1 co DIE | |||
| Mise en situation | ||||
| Monsieur Lopez se présente à la pharmacie pour renouveler ses médicaments.
Il vous raconte qu'il est encore surpris d'avoir appris qu'il avait déjà fait un infarctus sans le savoir.
Son médecin de famille lui a dit que tous ses examens avaient montré qu'il n'avait pas de blocage, ce qui le rassure un peu.
«Je vais un peu mieux, mais jai encore les jambes molles et je me fatigue vite.»
|
Étape 1
| BB | Bêtabloqueur |
| BCC | Bloqueur des canaux calciques |
| FE | Fraction d'éjection |
| ICFER | Insuffisance cardiaque à fraction d'éjection réduite(ancienne appellation : insuffisance cardiaque systolique) |
| IECA | Inhibiteur de l'enzyme de conversion de l'angiotensine |
Parmi les médicaments au profil de M. Lopez, il y en a un qui devrait attirer votre attention. Lequel?
Étape 2
| BB | Bêtabloqueur |
| ICFER | Insuffisance cardiaque avec fraction d'éjection réduite (ancienne appellation : insuffisance cardiaque systolique) |
| IECA | Inhibiteur de l'enzyme de conversion de l'angiotensine |
| PA | Pression artérielle |
| PAS | Pression artérielle systolique |
Pendant la période d'ajustement d'un traitement par un bêtabloqueur (BB) chez un patient atteint d'ICFER, il faut assurer une surveillance appropriée du traitement.
Parmi les affirmations suivantes concernant cette surveillance, laquelle est vraie?
Étape 3
La Société canadienne de cardiologie (SCC) recommande dans ses lignes directrices que tous les patients atteints d'ICFER dont la FE est inférieure à 40 % et qui sont symptomatiques reçoivent une trithérapie.
Selon vous, manque-t-il un médicament au profil de M. Lopez pour le traitement de son ICFER?
Messages clés
Selon la Société canadienne de cardiologie (SCC), les patients qui souffrent d'insuffisance cardiaque, qui ont une fraction d'éjection inférieure à 40 % et sont symptômatiques au moment du diagnostic devraient recevoir une trithérapie qui inclut :
- inhibiteur de l'enzyme de conversion de l'angiotensine (IECA),
- un bêtabloqueur (BB) et
- un antagoniste des récepteurs minéralocorticoïdes.
Un ARA peut remplacer l'IECA si celui-ci n'est pas toléré.
Approche thérapeutique des patients souffrant d'insuffisance cardiaque avec fraction d'éjection réduite (ICFER)
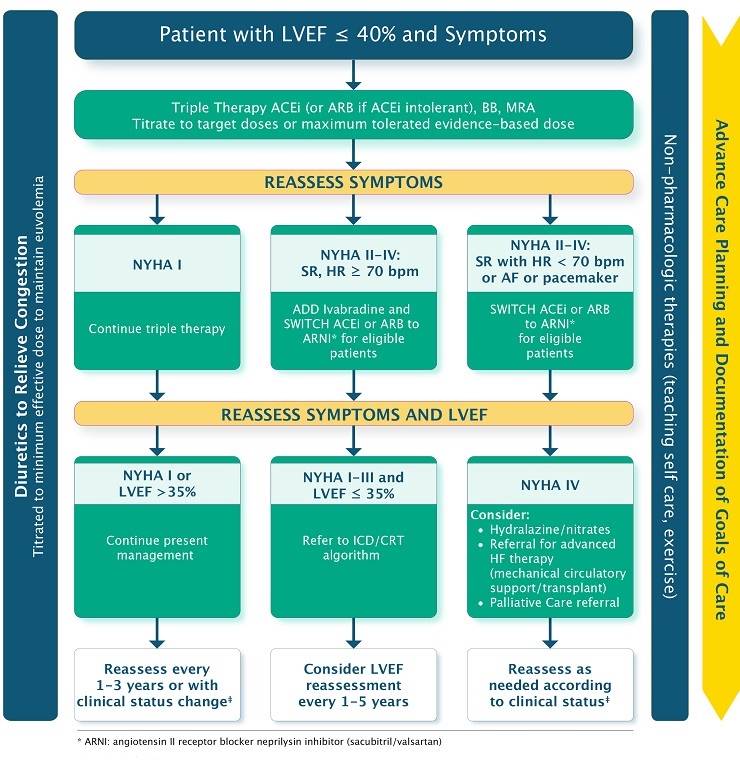
ACE, angiotensin-converting enzyme inhibitor (IECA); AF, atrial fibrillation (fibrillation auriculaire, FA); ARB, angiotensin receptor blocker (ARA); bpm, beats per minute (battements par minute); CRT, cardiac resynchronization therapy (traitement de resynchronisation cardiaque); HF, heart failure (insuffisance cardiaque, IC); ICD, implantable cardioverter defibrillator (défibrillateur cardiaque interne) ; LVEF, left ventricular ejection fraction (fraction d'éjection du ventricule gauche); MRA, mineralocorticoid receptor antagonist (antagonistes des récepteurs minéralocorticoïdes); NYHA, New York Heart Association; SR, sinus rhythm (rythme sinusal).
Source : 2017 Comprehensive Update of the Canadian Cardiovascular Society Guidelines for the Management of Heart Failure Canadian Journal of Cardiology 33 (2017) 1342-1433
Dans la trithérapie de linsuffisance cardiaque avec fraction déjection réduite, il faut augmenter les doses de lIECA, du BB et de la spironolactone (ou éplérénone) progressivement jusqu'à une dose cible, ou la plus haute dose tolérée par le patient.
Ces doses cibles correspondent à celles qui ont été utilisées dans les études cliniques et pour lesquelles on a pu démontrer des bénéfices, notamment diminution de la mortalité et de la morbidité et allongement de la survie.
Les bénéfices de la trithérapie ne sont généralement perceptibles qu'après plusieurs semaines ou quelques mois de traitement. Il faut en aviser le patient pour favoriser l'adhésion au traitement.
Tableau 1. IECA (ou ARA) : doses de départ et doses cibles*
| Médicament | Dose de départ | Dose cible |
|---|---|---|
| IECA | ||
| Captopril | 6,25 - 12,5 mg TID | 25 - 50 mg TID |
| Énalapril | 1,25 - 2,5 mg BID | 10 mg BID (20 mg BID pour NYHA IV) |
| Lisinopril | 2,5 - 5 mg DIE | 20 - 35 mg DIE |
| Périndopril | 2 - 4 mg DIE | 4 - 8 mg DIE |
| Ramipril | 1,25 - 2,5 mg BID | 5 mg BID (ou 10 mg DIE) |
| Trandolapril | 1 - 2 mg DIE | 4 mg DIE |
| ARA | ||
| candésartan | 4-8 mg DIE | 32 mg DIE |
| valsartan | 40 mg BID | 160 mg BID |
*Il peut arriver qu'un IECA soit prescrit à une dose supérieure à la dose cible pour une autre indication, p. ex. en présence d'une protéinurie.
Tableau 2. Bêtabloqueur : doses de départ et doses cibles*
| Médicament | Dose de départ | Dose cible |
|---|---|---|
| Bisoprolol | 1,25 mg DIE | 10 mg DIE |
| Carvédilol | 3,125 mg BID | 25 mg BID (50 mg BID si plus de 85 kg) |
| Métoprolol | 6,25 - 12,5 mg BID | 100 mg BID (comprimé régulier) 200 mg DIE (comprimé à libération prolongée) |
*Il peut arriver qu'un BB soit prescrit à une dose supérieure à la dose cible pour une autre indication, p. ex. chez les patients qui souffrent aussi de certains types d'arythmie.
Tableau 3. Antagonistes des récepteurs minéralocorticoïdes : doses de départ et doses cibles
| Médicament | Dose de départ | Dose cible |
|---|---|---|
| Éplérénone | 25 mg DIE | 50 mg DIE |
| Spironolactone | 12,5 mg DIE | 50 mg DIE |
L'association hydralazine/nitrate est utilisée en troisième intention lorsque les IECA et les ARA sont contre-indiqués ou ne sont pas tolérés (p. ex. sténose bilatérale des artères rénales où les IECA et ARA sont contre-indiqués). Elle est aussi utilisée chez les patients de descendance africaine.
Note : depuis 2017, la SCC ne recommande plus l'association d'un IECA et d'un ARA dans le traitement de l'insuffisance cardiaque avec fraction d'éjection réduite, car les risques surpassent nettement les avantages de cette association et que d'autres médicaments ont démontré des bénéfices (notamment les antagonistes des récepteurs minéralocorticoïdes).
2. SURVEILLANCE DE LA TRITHÉRAPIE
Le tableau 4 présente des éléments pour guider le pharmacien lors de la surveillance des patients atteints d'ICFER.
Comme les IECA, les BB et la spironolactone peuvent être utilisés dans plusieurs contextes cliniques, il faut confirmer qu'ils sont bien utilisés dans le traitement de l'insuffisance cardiaque et le noter au dossier, notamment en raison de l'importance de l'atteinte des doses cibles (ou de la dose maximale tolérée).
Tableau 4. Ajustement posologique et surveillance de la trithérapie de l'ICFER
| Classe de médicaments | Intervalle d'ajustement/commentaires |
|---|---|
| Bêtabloqueurs (BB) |
|
| Inhibiteurs de l'enzyme de conversion de l'angiotensine (IECA) |
Mesure des électrolytes (dont le potassium) et des marqueurs de la fonction rénale (notamment créatinine) :
Note : On tolère une augmentation de la créatinine pouvant atteindre 30 % (par rapport à la valeur initiale) avant d'envisager une modification du traitement. Le cas échéant, on peut aussi tenter un ajustement de la dose de diurétique (si le patient est stable) pour éviter de réduire la dose d'IECA.
|
| Antagonistes des récepteurs minéralocorticoïdes |
Mesure des électrolytes (dont le potassium) et des marqueurs de la fonction rénale (notamment créatinine) :
|
Note : en clinique, le calendrier de suivi peut varier selon le risque estimé pour le patient
Références
2017 Comprehensive Update of the Canadian Cardiovascular Society Guidelines for the Management of Heart Failure Canadian Journal of Cardiology 33 (2017) 1342-1433